睡眠時無呼吸症候群(SAS)とはどんな病気?症状・検査方法・治療を解説
睡眠時無呼吸症候群とは
睡眠時無呼吸症候群とは、睡眠中に何度も無呼吸状態となってしまう病気です。
睡眠中の無呼吸状態が繰り返されると深い眠りがとれなくなり、日中に強い眠気が生じます。
無呼吸となる状況が一時的なものであったとしても、全身が低酸素状態となり、体への負担は増えるばかりです。
眠ってはいけない状況でも我慢できないほどの眠気が出現することもあるため、居眠りが許されない運転の仕事などをしている方は要注意です。
睡眠時無呼吸症候群の症状
睡眠時無呼吸症候群の症状は以下の通りです。
- いびき
- 睡眠中の無呼吸
- 夜間覚醒
- 日中の眠気
- 倦怠感
突然10秒ほど息が止まってから再度大きないびきをかく場合は注意が必要です。
重度の方は全身が低酸素状態となり、体が危険信号を出して起きてしまうこともあります。
熟睡できない状態が続くと体が休まらないため、日中に猛烈な眠気に耐えられず、居眠りしてしまうことも多いです。
睡眠時無呼吸症候群の検査
睡眠時無呼吸症候群は以下のような検査を行います。
- アプノモニター
- ウォッチパット ユニファイド
- 終夜ポリソムノグラフィ―検査(在宅フルPSG検査)
- 終夜ポリソムノグラフィー検査(入院フルPSG検査)
上から順に簡易的な検査から開始します。
それぞれの検査を解説していきましょう。
アプノモニター
簡易アプノモニターは自宅でできる簡易検査です。
寝る前にSpO2プローブを指に、カニューレを鼻に装着します。
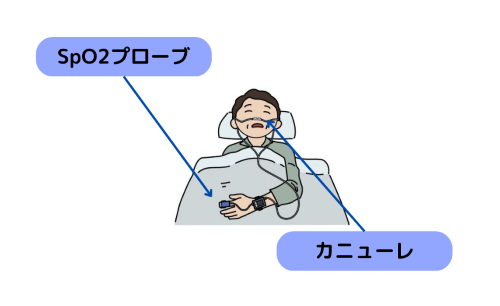
簡易アプノモニターは保険診療が可能なので、検査費用も高くありません。
- 3割負担:2,160円
- 1割負担:720円
仕事が忙しくても手軽にできる検査なので、不安があれば一度検査してみてください。
ウォッチパット ユニファイド

ウォッチパット ユニファイドはアプノモニターよりも誤差が少ない睡眠評価装置です。
アプノモニターは起きているときも測定されてしまうので、装着する時間によってはAHIの値が低く出てしまうこともあります。
AHIとは、睡眠1時間あたりの無呼吸と低呼吸を合計した回数のことです。
そのため、CPAPによる治療を導入すべきか判断する際にも有効です。
また、アプノモニターはカニューレでいびき音を確認しますが、ウォッチパット ユニファイドは首にいびき確認センサーを装着します。
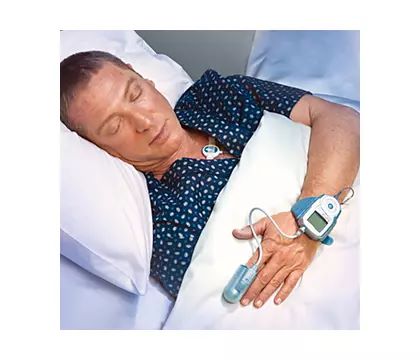
指に取りつける機械では以下の状態を確認できます。
- SpO2(体の酸素状態)
- 末梢動脈波
末梢動脈波が計測できれば、覚醒状態や睡眠状態(軽睡眠・深睡眠・レム睡眠)の区別が可能です。
終夜ポリソムノグラフィ―検査(在宅フルPSG検査)
終夜ポリソムノグラフィ―検査(在宅フルPSG検査)は、簡易検査と入院検査の中間のような位置づけとされている検査です。
在宅で行うポリソムノグラフィ―検査では次のような項目が確認できます。
- 脳波
- 呼吸状態
- 酸素状態
- いびきの状態
- 心拍数
- 筋肉の動き
自宅で検査できるというメリットがある反面、以下のようなデメリットもあります。
- 他の睡眠関連疾患が発見できない
- 検査機器を自分で装着しなければならない
終夜ポリソムノグラフィー検査(入院フルPSG検査)
終夜ポリソムノグラフィー検査(入院フルPSG検査)は医療機関に1泊して行う検査です。
以下の項目を確認することで、重症度を細かく判定できます。
- 脳波
- 呼吸状態
- 酸素状態
- いびきの状態
- 眼球の動き
- 筋肉の動き
- 横隔膜の動き
入院でのPSG検査をすることで、閉塞性睡眠時無呼吸症候群(O-SAS)と中枢性睡眠時無呼吸症候群(C-SAS)のどちらを発症しているかが確認できます。
在宅でのPSG検査では確認できない他の睡眠関連疾患の検査も可能です。
ただし、入院でのPSG検査は大きな病院を再受診しなければならず、在宅でのPSG検査よりも費用の負担が大きくなります。
- 検査費用:9,900円
- 入院費用(個室代含む):3~5万円
そして入院で検査を行ったとしても、AHIが20未満であった場合はCPAPの導入ができないことは在宅検査とかわりません。
睡眠時無呼吸症候群の治療
睡眠時無呼吸症候群の治療は以下の3つです。
- CPAP(Continuous Positive Airway Pressure)
- マウスピース
- 外科矯正手術
CPAP(シーパップ)以外の治療は歯科医と連携して行います。
CPAPとは、鼻に装着したマスクから空気を送りこむことによって、ある一定の圧力を気道にかける方法です。
狭くなった気道を広げるために圧力をかけ、空気の通り道を確保します。
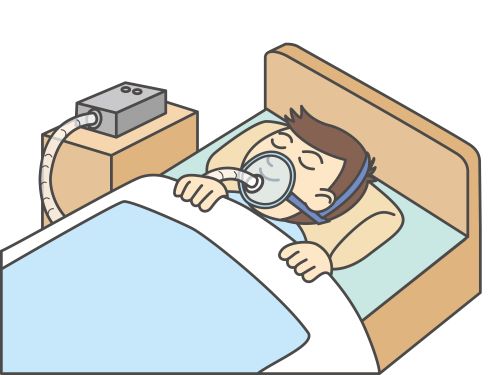
画像のような器具を取り付けたら逆に眠りづらそうと感じるかもしれません。
しかし、CPAPを取り付けることで低酸素状態が改善され、早い方は翌朝から効果が実感できるため、以下のような声が寄せられることもあります。
- いつもよりスッキリ起きられた
- 日中の眠気から開放された
- 頭痛やだるさを感じにくくなった
ただし、CPAPは根治できる方法ではないので、毎日装着しなければならず、CPAPを辞めた途端に睡眠時無呼吸症候群が再発します。
毎日継続できるよう、使用しているCPAPが自分に合わないと感じたら医師に相談し、マスクや圧の調整をしてもらうようにしてみましょう。
お困りの方は当院のSAS/CPAP外来へ
武蔵小杉こころみクリニックは、武蔵小杉徒歩2分の生活習慣病に特化したクリニックになります。
関東労災病院や日本医科大学武蔵小杉病院と強固に連携しており、専門医による内科診療を行っています。
隣駅の元住吉でも、毎日睡眠時無呼吸症候群の診療を行っています。
武蔵小杉周辺で睡眠時無呼吸症候群でお困りの方は、ぜひ武蔵小杉こころみクリニックにご相談ください。
当院内科外来のご案内